Bản đồng thuận xử lý viêm gan virus C (phần 1)
Hội gan mật Việt Nam – VASLD 2014
Mở đầu.
Viêm gan C là một trong những nguyên nhân chính của bệnh lý gan trên toàn thế giới. Tần xuất nhiễm HCV khác nhau tùy quốc gia - khu vực và phân bố typ gen HCV cũng khác nhau. Diễn tiến tự nhiên của Viêm gan virus C (VGV C) rất đa dạng, có thể tiến triển chậm hay nhanh; ngoài yếu tố virus, cácyếu tố di truyền của bệnh nhân, hoàn cảnh môi trường cũng ảnh hưởng đến diễn tiến tự nhiên của từng cá thể bệnh nhân. Trong hơn 2 thập niên qua, y học đã đạt được những tiến bộ to lớn trên nhiều lĩnh vực liên quan với VGV C như các hiểu biết về cơ chế bệnh sinh, các kỹ thuật chẩn đoán nhạy bén chính xác cũng như tìm ra các thuốc mới và cách kết hợp các thuốc để điều trị tận gốc tình trạng nhiễm HCV với hiệu quả ngày càng cao.
Mục tiêu của bản đồng thuận này là nhằm giúp các bác sĩ, nhân viên y tế và những người quan tâm đến VGV C có được những hiểu biết hiện nay và cách tiếp cận vấn đề để có thể đưa ra những quyết định xử lý tối ưu cho phòng bệnh và chữa trị bệnh nhân VGV C cấp tính và mạn tính.
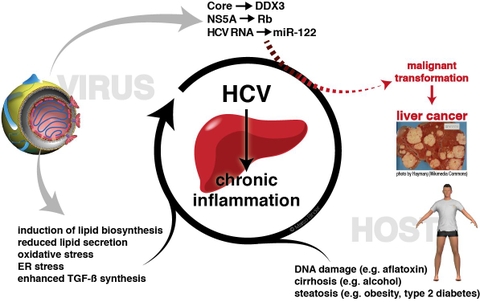
Dịch tễ học nhiễm HCV.
Trên toàn thế giới số người nhiễm HCV ước tính khoảng 170 triệu (tương đương 3%dân số). Tần xuất nhiễm khác nhau tùy quốc gia và vùng lãnh thổ [1,2].Việt nam chưa thấy công bố nào về điều tra một cách hệ thống về dịch tễ học của nhiễm HCV. Những số liệu đã công bố từ các tác giả khác nhau dựa trên các nghiên cứu các đối tượng không mang tính chất đại dịên và phần lớn với số lượng hạn chế dẫn đến kết quả là tỷ lệ nhiễm HCV rất khácbiệt với nhau từ 0,6% đến 6,1% [3,4,5,6,7].Theo Tổ chức Y tế thế giới(TCYTTG=WHO) dựa vào nhiều nguồn tài liệu thì tỷ lệ nhiễm HCV của Việt nam là <6,1% [8].
Trước 1990 khi chưa có sàng lọc máu nhiễm HCV thì đường lây truyền chính của HCV là do truyền máu ( ở Việt nam làtrước 1996), tiêm chích không an toàn, sử dụng ma túy đường tĩnh mạch hay hít ma túy v.v… Từ khi có sàng lọc máu nhiểm HCV với các kỹ thuật nhạy bén và đặc hiệu (EIA, CIA thế hệ 3, 4) hay với kỹ thuật sinh học phân tử thì hầu như loại bỏ được lây truyền HCV qua truyền máu. Châm cứu, xăm, can thiệp y tế không an toàn vv.. cũng có thể làm lây truyền HCV nhất là tại các nước kinh tế chưa phát triển và hay sử dụng các kỹ thuật này.
Các xét nghiệm sử dụng trong chẩn đoán nhiễm HCV và đánh giá độ xơ hóa gan.
Xét nghiệm huyết thanh và sinh học phân tử có vai trò quan trọng mang tính quyết định trong chẩn đoán, chỉ định và theo dõi điều trị bệnh nhân viêm gan virus C (VGV C). Ngoài ra, mức độ xơ hóa gan cung cấp cho bác sĩ cân nhắc thời điểm cần điều trị cũng như tiên lượng kết quả đáp ứng điều trị.
Xét nghiệm tìm kháng thể chống HCV (anti HCV).
Khi bị nhiễm HCV một thời gian sau đó (8 đến 12 tuần) cơ thể tạo ra kháng thể đặc hiệu với virus mà các xét nghiệm anti HCV có thể phát hiện dương tính. Yêu cầu về tính đặc hiệu và độ nhạy của xét nghiệm được chấp nhân trong lâm sàng và sàng lọc là kỹ thuật miễn dịch men (EIA) hay kỹ thuật hóa quang miễn dịch (CIA) thuộc thế hệ thứ 3 hay 4. Tuy nhiên trong một số trường hợp người đã bị nhiễm HCV có thể có anti HCV âm tính là: thời điểm làm xét nghiệm nằm trong thời gian cửa sổ hoặc những tình trạng suy giảm miễn dịch làm cho cơ thể không tạo được kháng thể đặc hiệu như tình trạng nhiễm HIV, dùng thuốc giảm miễn dịch, chạy thận nhân tạo v.v… [9,10,11,12]. Như vậy, ý nghĩa của anti HCV dương tính là phản ánh tình trạng đáp ứng miễn dịch của bệnh nhân trong quá khứ với HCV mà không trực tiếp nói lên sự hiện diện hay không của HCV tại thời điểm xét nghiệm. Gần đây, một xét nghiệm phát hiện kháng nguyên lõi của HCV (HCcAg) đã được lưu hành ở một số quốc gia. Xét nghiệm này trực tiếp phản ánh sự có mặt của HCV song do độ nhạy còn hạn chế nên trong thựchành điều trị chưa có nhiều ứng dụng [13,14].
Xét nghiệm sinh học phân tử (SHPT) - PCR
Xácđịnh typ gen HCV. Ngoài ý nghĩa về dịch tễ học, trong thực hành lâm sàng xác định typ gen HCV cho dự đoán được đáp ứng điều trị, thơì gian điều trị và giúp thực hiện việc cá nhân hóa cách điều trị cho từng bệnh nhân [15]. Hiện tại, HCV được chia thành 6 typ gen chính xếp từ 1 đến 6.Các typ gen 1,2,3 phổ biến trên toàn cầu, typ gen 4 tập trung ở khu vực trung đông và typ gen 6 tập trung trong khu vực đông nam Á và đặc biệt cao ở Việt nam [16]. Việc chọn vùng đặc hiệu để định typ gen HCV có ảnh hưởng lớn tới kết quả phân định typ gen 1 và 6. Nhất là với bệnh nhân ở vùng đông nam Á [17]. Tại Việt nam, khi sử dụng vùng đặc hiệu ở 5’UTR thì khoảng 60% thuộc typ gen 1 nhưng khi chuyển sang kỹ thuật sử dụng vùng đặc hiệu là 5’UTR-core hay NS5B thì typ gen 6 chiếm đến 50%[15,18].
Xét nghiệm HCV RNA. Xét nghiệm HCV-RNA có thể định tính hoặc định lương. Trong thực tế ở Việt nam hiện nay giá thành cũng như độ nhạy của 2 loại này không khác biệt nhiều đồng thời việc định lượng mang lại nhiều thông số rất quan trọng trên lâm sàng vì vậy nên làm định lượng HCV-RNA vì sẽ có hiệu quả hơn. Dựa vào kết quả định lượng HCV RNA cho phép cá nhân hóa quy trình điều trị và chiến lược điều trị dựa theo đáp ứng ( RGT= Response Guided Therapy: quyết định ngưng, rút ngắn, kéo dài thời gian điều trị v.v…[19, 20,21, 15,22,23]. Có nhiều kỹ thuật để định lượng HCV RNA nhưng hiện nay trên thế giới và ở Việt nam lựa chọn hàng đầu là kỹ thuật Real time PCR vì có độ nhạy cao, khoảng đo định lượng rộng đồng thời có tính chính xác và độ lặp lại tốt. CobasAmpliprep/Cobas Taqman của công ty Roche là kỹ thuật Real time PCR định lượng đầu tiên được FDA chấp thuận sử dụng trong chẩn đoán lâm sàng. Gần đây một số công ty khác cũng đã có những bộ kit sinh học phân tử có các tính năng tương tự.
Sử dụng các bộ kít HCV RNA của Việt nam.Những bộ kit SHPT định lượng HCV RNA của Việt nam cũng đã được lưu hànhvới các tính năng kỹ thuật đưa ra từ nhà sản xuất (?!) nhưng chưa đượcxác nhận bởi các cơ quan độc lập uy tín. Vì vậy khi sử dụng, các phòngxét nghiệm, bác sĩ điều trị cần đánh giá so sánh với các bộ kít đã đượcchấp nhận bởi các cơ quan thẩm quyền có uy tín. Việc dùng các kít ngoạichuẩn hóa tại các thời điểm có tính quyết định điều trị (tuần 4 và 12trong liệu trình điều trị) có thể là một biện pháp khả dĩ hữu ích và nênđược áp dụng.
Xét nghiệm đánh giá mức độ xơ hóa của gan.
Việcđánh giá mức độ xơ hóa của gan có tầm quan trọng đặc biệt trong theodõi và chỉ định điều trị với bệnh nhân viêm gan virus C ( VGV C) bởinhiều lý do. Các biến chứng nguy hiểm của HCV có liên hệ mật thiết vớitình trạng xơ hóa của gan (trên bệnh nhân VGV C, HCC xuất hiện chỉ khiđã có xơ gan là điểm khác biệt quan trọng so với VGV B), với công thứcđiều trị chuẩn hiện nay (Standard of care: SOC) hiệu quả bị ảnh hưởnglớn bởi tình trạng xơ gan và chống chỉ định khi có xơ gan mất bù. Hơnnữa, trên lâm sàng đã nhận thấy có những bệnh nhân tiến trình xơ hóa ganxẩy ra rất chậm nhưng lại có những bệnh nhân xơ hóa gan tiến triển rấtnhanh nên không những cần đánh giá độ xơ hóa gan mà còn cần biết thêm sựtiến triển của xơ hóa theo thời gian. Cho đến nay, sinh thiết gan vẫnđược xem là “tiêu chuẩn vàng” để đánh giá độ xơ gan mặc dầu không phảilà “vàng ròng” như suy nghĩ trước đây do có những hạn chế của nó. Ngoàira, bệnh nhân châu Á và Việt nam nói riêng (kể cả bác sĩ điều trị) ítchấp nhận sinh thiết gan hơn so với bệnh nhân Âu Mỹ. Gần đây, nhiều kỹthuật không xâm hại đánh giá độ xơ hóa của gan đã chứng tỏ có giá trị vàđược chấp nhận có thể thay thế cho sinh thiết gan trong nhiều hoàn cảnhdo vậy mà đã giảm đáng kể chỉ định sinh thiết gan [24,25,26]. Các kỹthuật không xâm hại này được chia làm 2 nhóm dựa trên nguyên tắc tiếnhành:
Dựa vào một tập hợp dấu ấn trong máu hay huyết thanh như APRI,Fibrotest,Fibrometer..
Dựa vào thay đổi vật lý của xơ gan như Fibroscan, ARFI
Mộtưu thế của các kỹ thuật không xâm hại là có thể thực hiện nhiều lần rấttiện cho việt theo dõi diễn tiến tự nhiên và trong quá trình điều trịvà sau điều trị.
Bảng 1 sau đây tóm tắt một số xét nghiệm không xâm hại đánh giá độ xơ gan và độ tin cậy cúa chúng:
Bảng 1
| TÊN KỸ THUẬT | AUROC | 95% CI |
| Fibroscan | 0,90 | 0,87 – 0,92 |
| APRI | 0,77 | 0,73 – 0,81 |
| Fibrotest | 0,82 | 0,79 – 0,85 |
| Fibrometer | 0,86 | 0,83 – 0,89 |
J.Hepatol 2010;53: 1013-1021. [27]
Phòng ngừa nhiễm HCV.
Hiệnnay chưa có vacxin ngừa HCV và chắc rằng trong tương lai gần cũng chưathể có vac xin ngừa HCV trên thị trường [28]. Bởi vậy phòng ngừa hiệnnay đối với HCV là phòng ngừa lây nhiễm trong cộng đồng. Tại Việt namtheo nghiên cứu của B P Q Phương khi phân tích 13 yếu tố nguy cơ lâynhiễm [29] có 3 yếu tố nguy cơ có ý nghĩa là:
Truyền máu 3,61 (1,25 – 9,91)
QHTD người tiêm ma túy 8,11 (1,64 – 35,32)
Tiêm ma túy tĩnh mạch 11,08 (4,02 – 29,96)
Sau đây là một số nguy cơ bị lây nhiễm HCV thường gặp
Người chích ma túy đường tĩnh mạch.
Sửdụng ma túy đường tĩnh mạch là nguy cơ lớn nhất gây lây nhiễm HCV hiệnnay. Nhóm đối tượng này có tỷ lệ nhiễm HCV cao nhất (có thể lên đến100%!) theo số liệu của các nghiên cứu trong nước cũng như ở nước ngoài[4, 30]. Chương trình cung cấp kim và bơm tiêm không mang lại kết quảcao như mong đợi [31]. Bởi vậy, vấn đề phòng chống sử dụng ma túy nóichung và việc giáo dục nhóm hay cá nhân với các đối tượng này cần đượctăng cường. Mặt khác nên tích hợp chương trình phòng chống ma túy cùngvới phòng ngừa lây lan HIV, HCV, HBV vì chúng có đường lây truyền giốngnhau và hy vọng sẽ có thể tiết kiệm và mang lại hiệu quả cao do đốitượng quan tâm hơn!
Truyền máu an toàn.
Trước đây khi chưaứng dụng các kỹ thuật sàng lọc máu nhiễm HCV, truyền máu là nguyên nhânchính gây nhiễm HCV trong nhân dân. Với việc sàng lọc bắt buộc máutruyền bằng các kỹ thuật EIA, CIA đã hầu như loại bỏ được nguy cơ truyềnbệnh (còn khoảng 1/500.000 đơn vị máu). Ở Việt nam việc sàng lọc đượcthực hiện từ 1996 nên tiền sử truyền máu trước đó vẫn là một nguy cơ bịnhiễm HCV cao. Những nước có điều kiện sàng lọc bằng các kỹ thuật SHPTthì nguy cơ lây truyền còn thấp hơn, khoảng chừng 0,1 – 2,33/1.000.000đơn vị [32, 33]
Bệnh nhân chạy thận nhân tạo đường máu.
Nhiềuổ bùng phát dịch HCV ở các trung tâm chạy thận nhân tạo đã được nhắcđến trong quá khứ [34]. Việc tuân thủ khắt khe các nguyên tắc vô trùngtrong tất cả các khâu từ chuẩn bị ban đầu cho tới khi tiến hành là quantrọng hàng đầu để ngăn chặn lây lan [35]. Ở Việt nam việc dùng lại cácbình lọc để tiết kiệm chi phí trước đây là một nguy cơ cần cân nhắc khithực hiện ngay cả khi dùng riêng cho từng người bệnh.
Lây truyền qua các can thiệp y học.
Cáccơ sở y tế là nơi luôn tiềm ẩn nguồn HCV có thể lây nhiễm cho các đốitượng được can thiệp trong cơ sở. Các can thiệp y tế có gây xây xước cóthể là nguồn HCV gây lây nhiễm cho người khác do không tuân thủ nguyêntắc vô trùng hay tai nạn nghề nghiệp (kim chích do bất cẩn đâm vào.. ).Các thủ thuật nội soi, thủ thuật nha khoa, châm cứu, chích lễ v.v…đều cótiềm năng gây lây nhiễm HCV [36,37]. Lạm dụng tiêm thuốc quá mức cầnthiết là thường gặp trong các nước đang phát triển nên mặc dù nguy cơkhông cao song số lượng người ‘‘bị tiêm” nhiều nên số người bị nhiễm làlớn [38].
Lây truyền HCV từ mẹ sang con.
Tỷ lệ lây truyềnHCV từ mẹ sang con tương đối thấp (so với HBV) chỉ chiếm khoảng 5% [39]và việc mổ bắt con cũng không làm giảm tỷ lệ lây truyền dọc với HCV[40]. Tuy nhiên, cho dù bị lây nhiễm nếu con có typ gen vùng IL28B tốtthì khả năng trở thành nhiễm HCV mạn tính cũng thấp [41].Mẹ nhiễm HCVcho con bú không làm tăng nguy cơ nhiễm HCV cho con [42].
Lây truyền qua đường tình dục.
Quanhệ tình dục khác giới và với đối tượng cố định thì nguy cơ bị lây nhiễmkhông cao chỉ vào khoảng 0,07% mỗi năm [43]. Tuy nhiên nguy cơ này tăngcao nếu có nhiều bạn tình không ổn định và nhất là nếu bạn tình cónghiền ma túy đường tĩnh mạch hay nhiễm HIV [29,44] . Lây lan từ nhữngngười sống chung trong gia đình là có nhưng không nhiều bởi vậy khôngcần thiết phải quá lo lắng trong tiếp xúc hàng ngày [45].
Những đường lây truyền khác.
Xămmình, xỏ khuyên cũng là những nguy cơ lây truyền của HCV cần lưu ý[46,47]. Ngoài ra, làm móng ta ở tiệm cũng có thể là một nguyên nhân lâynhiễm virus viêm gan vì hiểu biết rất hạn chế của người thợ về nguyêntắc đề phòng [48].
Diễn tiến tự nhiên của nhiễm HCV.
Nhiễm cấp HCV.
Chưa có một xét nghiệm nào cho phép khẳng định một trường hợp viêm gan C cấp. Anti HCV IgM cũng thường tồn tại trong VGV C mạn. Các triệu chứng lâm sàng chỉ là biểu hiện của một trường hợp viêm gan cấp bởi bất cứ tác nhân virus nào mà thôi. Chỉ có thể khẳng định VGV C cấp khi một bệnh nhân trước đó có anti HCV âm tính và/hoặc HCV RNA âm tính nhưng khi nghi ngờ VGV C cấp thử lại thì thấy anti HCV và /hay HCV RNA trở thành dương tính. Trường hợp này thường ít gặp trừ những tai nạn nghề nghiệp gây nhiễm cho nhân viên y tế hay sau khi phơi nhiễm với các yếu tố nguy cơ cao. Kháng thể anti HCV thường xuất hiện muộn từ 8 đến 12 tuần (thậm chí có khi sau 24 tuần) sau phơi nhiễm bởi HCV trái lại HCV RNA hay kháng nguyên lõi (core antigen- HCcAg) của HCV có thể phát hiện sớm từ 1 - 2 tuần sau phơi nhiễm. Bởi vậy những bệnh nhân dù hệ miễn dịch bình thường nhưng sau lây nhiễm có một giai đoạn anti HCV âm tính nhưng HCV RNA lại dương tính. Cần nhớ rằng, có từ 20 đến 50% người bị nhiễm HCV cấp có thể tự lành trong vòng 12 tuần sau khi xuất hiện các triệu chứng lâm sàng [49] và những yếu tố thuận lợi cho khả năng tự lành bao gồm: Có typ gen tốt của vùng IL28B [50, 51], nữ giới [52], có triệu chứng lâm sàng rõ [53]. Bởi vậy xu hướng hiện nay là sau khi có chẩn đoán xác định là VGV C cấp người ta không điều trị ngay mà “điều trị trì hoãn” khoảng 12 tuần sau khi có triệu chứng nhất là đối với những bệnh nhân có các yếu tố thuận lợi cho lành bệnh tự nhiên [15] để chờ đợi khả năng tự lành của bệnh nhân.
Nhiễm mạn tính HCV.
Sau khi bị nhiễm HCV trên 6 tháng mà vẫn tồn tại HCV RNA được xem là nhiễm mạn tính HCV. Đối với gan, nhiễm HCV là một bệnh lý sinh xơ hóa (fibrogenesis) nhanh hoặc chậmcho phần lớn bệnh nhân kể cả những trường hợp ALT bình thường liên tục[54, 55, 56, 57, 58,]. Tốc độ tiến triển của xơ hóa gan vào khoảng 0,10đến 0,13 đơn vị/năm trên thang METAVIR [59, 60, 61]. Theo các nghiên cứu trên bệnh nhân nhiễm HCV mạn tính thì có khoảng 20% đến 30% sẽ xẩy rabiến chứng nặng là xơ gan, suy gan hay HCC trong cuộc đời và biến chứngHCC thường xẩy ra sau khi xơ gan khoảng 10 năm [62]. Những yếu tố làmcho bệnh tiến triển nhanh đến biến chứng nặng bao gồm: tuổi bị nhiễm>40, uống bia rượu có >50g cồn/ngày, nam giới, đồng nhiễm HIV,HBV, ALT cao, GGT cao, béo phì, đái tháo đường và kháng insulin, đặcđiểm gen v.v…… [ 59, 63, 64, 65, 66, 67, 68, 69,]. Điều trị thành côngnhiễm HCV mạn ngăn chặn và hạn chế được các biến chứng và tình trạng xơhóa của gan có thể phục hồi với tốc độ khoảng 0,20 đế 0,25 đơn vị/nămtrên thang điểm METAVIR.
Điều trị nhiễm HCV.
Trước khi đi vào vấn đề điều trị VGV C, một số điểm chung cần được nêu lên đểgiúp thống nhất một số khái niệm và ý nghĩa các danh từ sẽ được sử dụngtrong phần điều trị chính thức .
Bảng 2.
CÁC THUẬT NGỮ SỬ DỤNG , TỪ VIẾT TẮT VÀ ĐỊNH NGHĨA.
LVL (Low Viral Load): Tải lượng virus thấp, HCV RNA <400.000IU/ml (<2.000.000cps/ml)
HVL (High Viral Load):Tải lượng virus cao, HCV RNA >400.000IU/ml (>2.000.000cps/ml)
RVR(Rapid Virological Response): Đáp ứng virus nhanh = Không phát hiệnđược HCV RNA (ngưỡng nhạy phải <50IU/ml) sau 4 tuần đặc trị.
eRVR (extended RVR): RVR kéo dài = không phát hiện được HCV RNA cả sau 4 tuần và 12 tuần đặc trị.
EVR (Early Virological Response): Đáp ứng virus sớm = kết quả của phát hiện HCV RNA sau 12 tuần đặc trị.
cEVR (complete EVR): Đáp ứng virus sớm toàn phần=không phát hiện được HCV RNA (<50 IU/ml) sau 12 tuần đặc trị.
pEVR (partial EVR): Đáp ứng virus sớm một phần= Tải lượng virus giảm >2 log10 sau 12 tuần đặc trị nhưng HCV RNA vẫn còn dương tính.
NR (Null Response): Không đáp ứng với điều trị= Tải lượng virus giảm <2 log10 sau 12 tuần đặc trị.
LVR/DVR (Late Viral Response/Delayed Viral Response): Có giảm tải lượng HCV RNA >2log10 nhưng vẫn còn dương tính ở tuần thứ 12 và chỉ không phát hiện được HCV RNA (<50IU/ml) ở tuần 24 sau đặc trị.
EOTR/ETR/ETVR(End Of Treatment/End of Treatment Response/End of TreatmentVirological Response): Không phát hiện được HCV RNA khi kết thúc đặctrị.
SVR (Sustained Virological Response): Đáp ứng virus bềnvững=Không phát hiện được HCV RNA (<50IU/ml) sau khi kết thúc đặc trị24 tuần.
Relapse: Tái phát= Không phát hiện được HCV RNA khi kết thúc đặc trị nhưng sau đó tái xuất hiện HCV RNA dương tính.
PR (Partial Response/Partial non Response): Tải lượng HCV RNA giảm > 2log10 ở tuần 12 sau đặc trị nhưng HCV RNA vẫn còn dương tính ở tuần 24 sau đặc trị.
BT(Breakthrough): Bùng phát= Tái xuất hiện HCV RNA ở bất cứ thời điểm nàotrong quá trình đặc trị mà trước đó đã có đáp ứng virus.
Điều trị nhiễm cấp HCV.
Mụctiêu điều trị nhiễm HCV cấp là không cho trở thành viêm gan C mạn. Chẩnđoán xác định nhiễm HCV cấp là khó khăn như đã trình bày trong phầntrên. Đa số trường hợp nhiễm HCV sẽ trở thành nhiễm mạn tính và cókhoảng 10% đến 50% có thể tự lành. Những yếu tố thuận lợi cho việc tựlành bao gồm: - Có các triệu chứng viêm gan cấp rõ – Nữ giới – Bệnh nhâncó typ gen tốt ở vùng IL 28B. Quá trình tự lành thường chỉ xẩy trongvòng 12 tuần sau khi nhiễm hay có triệu chứng – mặt khác điều trị HCVgiai đoạn cấp tốt hơn nhiều so với điều trị ở giai đoạn đã trở thành mạntính (SVR khoảng >90% so với 50 đến 70%)[70,71,72]. Để tận dụng đượccả quá trình lành tự nhiên và hiệu quả SVR cao trong nhiễm HCV cấp, cácchuyên gia đề xuất một chiến lược được gọi là trì hoãn điều trị cónghĩa là chỉ điều trị vào thời điểm 12 đến 24 tuần sau nhiễm, lúc này đãtận dụng hết khả năng lành tự nhiên. Một số đặc điểm điều trị trongviêm gan C cấp bao gồm: Không cần kết hợp Interferon với Ribaverin (vìkhông làm tăang tỷ lệ SVR). Thời gian điều trị với typ gen 1,4, 6(?) là24 tuần và typ gen 3 là 12 tuần [73, 74, 75]. Điều trị dự phòng với nhânviên y tế khi bị kim tiêm chích là không khuyến khích vì tỷ lệ bị nhiễmHCV là rất thấp.
Điều trị VGV C mạn.
Mục tiêu của điều trị đặc hiệu với VGV C là ngăn chặn các biến chứng nguy hiểm như xơ gan, suy gan và HCC. Nhiều nghiên cứu đã chứng minh nếu điều trị đạt được SVR thì trên lâm sàng sẽ đạt được các mục tiêu nêu trên [76, 77, 78, 79,80]. Theo thời gian, y học càng biết nhiều hơn các yếu tố liên quan đếnkết quả điều trị. Các yếu tố này có thể nhận biết trước điều trị haychỉ biết trong quá trình điều trị; một số yếu tố bản thân bệnh nhân vàthầy thuốc có thể tác động làm thay đổi theo hướng tốt hơn. Các yếu tốliên quan chính được nêu trong bảng sau đây:
Bảng 3.
CÁC YẾU TỐ ẢNH HƯỞNG ĐẾN KẾT QUẢ ĐIỀU TRỊ
Yếu tố lâm sàng:
Thể trọng, BMI*
Tuổi
Giới
Đề kháng Insulin*
Đồng nhiễm HBV, HIV
Uống bia, rượu*
Yếu tố sinh hóa và bệnh học:
GGT
Giai đoạn của xơ hóa gan
Yếu tố cơ địa di truyền:
Sắc tộc: Châu á > Châu âu > Châu phi.
Typ gen vùng gen IL28B: SNP rs 129798600 (CC) hay rs 8099917(TT).
Yếu tố Virus:
Typ gen HCV: 2, 3 > 6 > 1,4
Tải lượng virus thấp <400.000 iu/ml (2x106cps/ml)
Một số biến thể, đột biến khác của HCV chưa thực hiện ở Việt nam.
Yếu tố điều trị:
Tuân thủ điều trị về số lượng và thời lượng.
Các đáp ứng trong quá trình trị liệu: RVR, cEVR vv…
(Ghi chú: các yếu tố đánh dấu * là bệnh nhân/thầy thuốc có thể tác động để thay đổi).
Typ gen vùng gen IL28B và điều trị theo công thức chuẩn.
Vùnggen IL28B nằm trên nhiễm sắc thể số 19 và ở đoạn 13q của cánh dài. Dựatrên số liệu đồ sộ về kết quả đã điều trị bệnh nhân VGV C mạn trongnghiên cứu EDEAL các tác giả đã sử dụng kỹ thuật GWAS (genome-wideassociation study = nghiên cứu sự liên quan của bộ gen mở rộng; kỹ thuậtnày cho phép phân tích hàng triệu sự đa dạng của đơn nucleotide và tìmhiểu mối liên quan này với một số nét di truyền!) đề quét bộ gen của cácbệnh nhân. Nhờ kỹ thuật này các tác giả đã phát hiện được một liên hệrất chặt chẽ và thú vị là một số SNP (Single Nucleotide Polymorphism) ởtrong vùng gen của IL28B (gen Interferon Lamda 3) liên quan đến kết quảSVR trên bệnh nhân VGV C mạn điều trị với công thức chuẩn (SOC). Hai SNPđược nghiên cứu nhiều nhất là rs 12979860 và rs 0899917. Các bệnh nhâncó typ gen tốt ở các SNP này có SVR cao hơn 2 lần bệnh nhân sở hữu typgen hỗn hợp hay xấu. Điều này đúng với mọi sắc tộc và giải thích mộtphần (chưa phải tất cả!) sự khác biệt về tỷ lệ SVR giữa các sắc tộc đãquan sát thấy trước đây [81, 82, 83, 84,85]. Các SNP này không ảnh hưởngrõ lên kết quả SVR ở bệnh nhân VGV C thuộc typ 2, 3 và với typ gen 6thì còn chưa thống nhất [85,86]. Đối với công thức điều trị gồm 3 thuốcPR+DAA vai trò tiên lượng của typ gen vùng IL28B vẫn còn nhưng liệu vớicác công thức điều trị trong tương lai không còn Peg Interferon thì vaitrò của IL28B có còn không?
Bệnh nhân có ALT bình thường ?
Trướchết cần đặt câu hỏi là ALT bình thường là bao nhiêu? Gần đây các sốliệu nghiên cứu dựa trên những kết quả của theo dõi các bệnh liên quanvới gan qua bảo hiểm y tế cho thấy cần thay đổi lại mức giới hạn trêncủa bình thường với nam là 30u/L và nữ là 19u/L [22, 23]. Các chuyên giatại châu Á cho rằng trong khi đợi các chứng cứ rõ rệt hơn, mỗi cơ sở xét nghiêm nên lấy mức bình thường của mình để làm căn cứ. Việt nam cũngchia sẻ quan điểm này. Khoảng 25% bệnh nhân VGV C với men ALT ở mức“gọi là bình thường” trước đây tại gan đã có tổn thương xơ hóa rõ rệt (≥F2) [87,88,89]. Hơn nữa, kết quả đạt SVR giữa nhóm bệnh nhân có men ALT“gọi là bình thường” không khác với nhóm có ALT cao (khác với VGV B) đãđược chứng minh trên các bệnh nhân nhiễm HCV có typ gen 1, 2 và 3[90,91]. Bởi vậy việc chỉ định điều trị căn cứ trên độ xơ hóa tại gan làquan trọng hơn mức tăng ALT.
Bảng 4.
ĐÁNH GIÁ TÍNH KHOA HỌC VÀ SỨC MẠNH CỦA KHUYẾN CÁO.
(Chúng tôi sử dụng thang đánh giá như với Đồng thuận của VGV B)
1.Tínhkhoa học của khuyến cáo dưạ vào các bằng chứng được đưa ra căn cứ trênmức độ khách quan dẫn đến các kết quả thu được.Bằng chứng khoa học đượcchia làm 4 cấp từ cao đến thấp là
Mức I: Tối thiểu phải bao gồm 1 nghiên cứu có thiết kế tốt ngẫu nhiên và có kiểm chứng
Mức II: Thiết kế nghiên cứu tốt trên đoàn hệ hay trường hợp đối chứng
Mức III: Nghiên cứu một loạt trường hợp,báo cáo trường hợp hay nghiên cứu lâm sàng có khiếm khuyết
Mức IV: Ý kiến của chuyên gia có uy tín dựa vào kinh nghiệm lâm sng,nghiên cứu mô tả hay báo cáo của ủy ban chuyên gia..)
II.Sứcmạnh của khuyến cáo tức là khuyên nên áp dụng khuyến cáo chặt chẽ haycó lựa chọn. Sức mạnh khuyến cáo được chia làm 2 mức;
Mức A: Nên thực hiện chặt chẽ theo khuyến cáo
Mức B: Có thể có lựa chọn khác tùy trường hợp.
Vì vậy sau mỗi khuyến cáo có ghi chú về 2 đặc điểm này của khuyến cáo đưa ra (ví dụ IIA v.v..)
Bởivậy Đồng thuận khác với một phác đồ điều trị vì trong đó có không giandành cho các bác sĩ có thể vận dụng kinh nghiệm của mình nhằm đưa raquyết dịnh và chịu trách nhiệm về quyết định của mình.
Tổng quát vế chỉ định điều trị VGV C.
Bệnhnhân VGV C có thể chữa lành hoàn toàn (đạt SVR), tỷ lệ này ngày càngđược nâng cao – với công thức chuẩn SOC tỷ lệ đạt SVR chung là khoảng60%. Riêng ở Việt nam nhờ có 2 yếu tố thuận lợi là Typ gen tốt vùngIL28B chiếm tỷ lệ cao khoảng 80% [92,93] và typ gen của HCV dễ và tươngđối dễ điều trị chiếm đến 70% (gần 20% là HCV GT2 và trên 50% là HCVGT6) [16,18]. Như vậy, trong tập hợp bênh nhân VGV C có một nhóm cóchống chỉ định điều trị với công thức SOC (xem bảng 5) và nhóm phải điềutrị vì có đe dọa cận kề của biến chứng nguy hiểm như có độ xơ hóa ganrõ rệt trở lên (≥ F2) hoặc đã có xơ gan còn bù. Nhóm bệnh nhân còn lại,chưa có xơ hóa gan (F0, F1) chưa “bắt buộc phải” điều trị ngay nhưngphải theo dõi diễn tiến để có thể một lúc nào đó trở thành nhóm buộcphải điều trị. Ở Việt nam, ước tính trên lâm sàng nhóm bệnh chưa phảiđiều trị ngay có thể chiếm >50% bệnh nhân. Những yếu tố xét để điềutri sớm nhóm này (ngoài yếu tố tài chánh ) bao gồm:
Dự đoán kết quả SVR cao ( HCV GT 2,3 và có thể cả 6?) nên điều tri bất kể độ xơ hóa
Tâm lý và ý muốn của từng bệnh nhân và gia đình bệnh nhân.
Dự kiến các tác dụng không mong muốn của thuốc điều trị và xử lý.
Cũngcần tính đến theo thời gian chờ đợi tỷ lệ đạt SVR cho bệnh nhân giảmdần do tuổi tăng lên, độ xơ hóa gan thêm nặng vv… đồng thời cũng phảitính đến khả năng các thuốc mới xuất hiện và hiệu quả cùng tính an toàncó thể tốt hơn vv…
Điều trị hiện nay theo công thức chuẩn SOC.
Côngthức chuẩn hiện nay bao gồm Peg Interferon 1 mũi mỗi tuần, tiêm dưới dakết hợp với Ribaverin 15mg/kg uống hàng ngày trong thời gian 48 tuầncho HCV GT 1,4 và 6. Liều dùng với Peg Interferon alpha 2a là 180ug vàPeg Interferon alpha 2b là 1,5ug/kg [94, 95, 96, 97].
Hai loai PegInterferon này không có sự khác biệt về hiệu quả đáng kể khi xem xét cảđến liều lượng Ribaverin trong các nghiên cứu [98,99, 100, 101].
Với HCV GT 2, 3 Peg Interferon dùng như trên nhưng Ribaverin chỉ dùng liều 800mg/ngày và thời gian điều trị là 24 tuần.
Cá nhân hoá điều trị theo đáp ứng (RGT):
-Nếu có đồng thời 2 yếu tố thuận lợi là tải lượng HCVRNA thấp < 400.000iu/ml ( 2x106cps/ml) và đạt được RVR (<50iu/ml ở tuần 4) thì có thể rút ngắn thờigian điều trị còn 24 tuần vơi HCV GT 1,4,6 và còn 16 tuần với HCV GT2,3.
-Nếu chỉ có đáp ứng virus muộn (không phát hiện HCV RNA vớikit nhạy!) ở tuần 24 thì nên kéo dài thời giàn điều trị lên 72 tuần vớiHCV GT 1, 4, 6 và 48 tuần với HCV GT 2, 3.
Bảng 5.
CHỐNG CHỈ ĐỊNH TUYỆT ĐỐI và TƯƠNG ĐỐI khi điều trị với P.IFN / RIBAVERIN.
Chống chỉ định tuyệt đối.
Đang bị hay trong quá khứ bị bệnh tâm thần hay trầm cảm nặng.
Động kinh không kiểm soát được.
Suy gan
Mang thai (Ribaverin)
Suy thận (Ribaverin)
Bệnh tim nặng (Ribaverin)
Chống chỉ định tương đối.
Có tiền sử trầm cảm
Đái tháo đường không kiểm soát được
Cao huyết áp không kiểm soát được
Bệnh lý võng mạc
Bệnh vẩy nến
Các bệnh tự miễn khác như bệnh tuyến giáp,viêm gan tự miễn v.v…
Bệnh tim mạch có biểu hiện nặng (Ribaverin)
Thiếu máu, bệnh thiếu máu cục bộ (Ribaverin)
Những tình huống cần quan tâm đặc biệt khi điều trị với Interferon
Bạch cầu đa nhân trung tính thấp <1.500/ul
Tiểu cầu thấp <80.000/ul
Bệnh nhân đã được ghép tạng, ghép tổ chức …
Có tiền sử mắc bệnh tự miễn
Có rối loạn chức năng tuyến giáp
Tuổi cao >70
(còn tiếp)
